Neurofilament als Blutbiomarker einer Hirnschädigung bei Autoimmunerkrankungen - Das CRP der Neurologie
DOI: https://doi.org/10.47184/td.2024.02.07Eine Entzündung des Gehirns, also eine Enzephalitis, kann zu einer Schädigung von Neuronen führen. Sie kann im Rahmen von Autoimmunerkrankungen auftreten und ist in der Frühphase und im weiteren Verlauf schwierig zu diagnostizieren und zu überwachen. Dank hochspezifischer Nachweistechnologie können Bestandteile des Stützskeletts von Neuronen wie das Neurofilament in Liquor, Serum oder Plasma quantifiziert werden. Aus diesem Grund gilt in der modernen Labordiagnostik das Neurofilament als das CRP der Neurologie.
Schlüsselwörter: Neurofilament Light Chain, NfL, infektiöse Enzephalitis, Multiple Sklerose, Morbus Alzheimer
Eine Enzephalitis beruht in über 70 % der Fälle auf einer infektiösen Ursache und wird meist durch virale Erreger ausgelöst [1]. In weniger als 30 % der Fälle hat eine Enzephalitis nichtinfektiöse Ursachen. Hierbei richtet sich das Immunsystem gegen die eigenen Gehirnzellen [2]. Für eine kausale Therapie der Enzephalitis ist eine zügige Erregerdiagnostik entscheidend. Verläuft diese negativ, folgt die Autoimmundiagnostik.
Zusätzlich zur Kausalität der Enzephalitis ist die Frage nach dem Ausmaß der Hirnschädigung für die Einschätzung der akuten und langfristigen Beeinträchtigung der Betroffenen bedeutsam. Neben der klinisch-neurologischen Diagnostik, neurophysiologischen Methoden wie der Elektroenzephalografie (EEG) und der Schnittbildgebung des Gehirns mittels Magnetresonanztomografie (MRT) bietet die Diagnostik mithilfe geeigneter Biomarker im peripheren Blut eine leicht zugängliche, relativ günstige und seriell durchführbare Ergänzung.
Neurofilament Light Chain
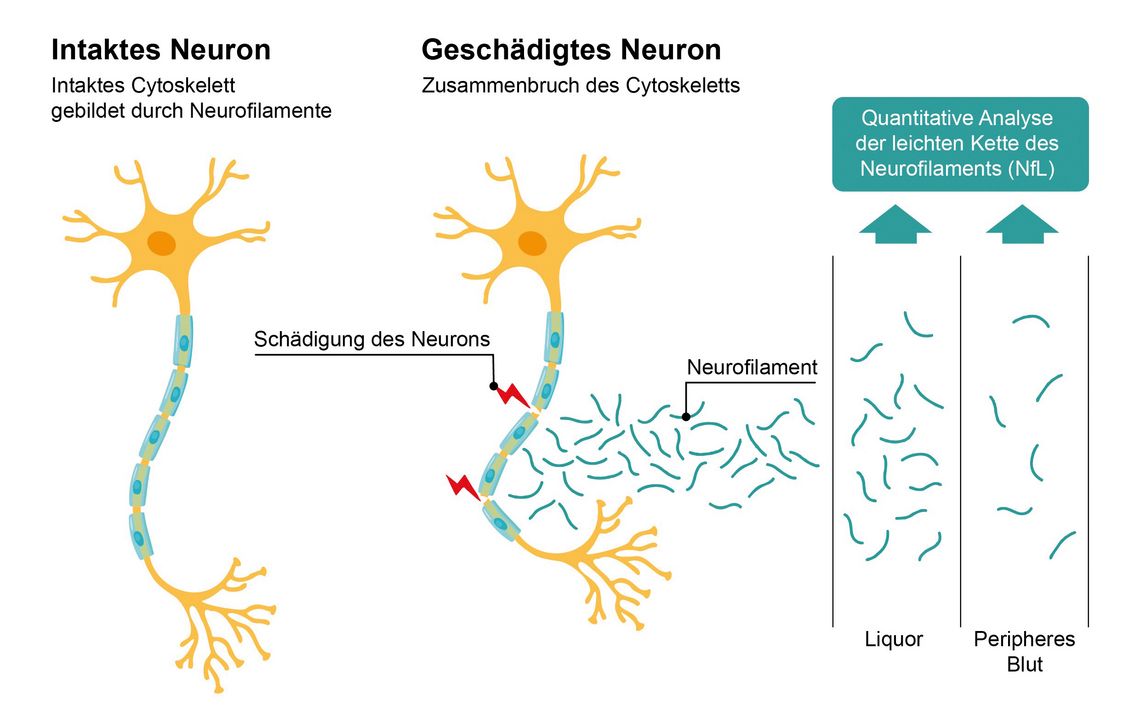
Neurofilamente sind hochspezifische Strukturproteine aller Neurone und bilden das Stützskelett ihrer Axone. Unterschieden werden verschiedene Untereinheiten der Neurofilamente [3]. Kommt es zu einer Schädigung der Neurone, werden Neurofilamente freigesetzt; sie gelangen in den Liquor und in 50- bis 100-fach geringerer Konzentration in den peripheren Blutkreislauf (Abb. 1).
Für diagnostische Zwecke scheint die sogenannte leichte Kette des Neurofilaments (NfL) besonders gut geeignet zu sein [3]. Im peripheren Blut hat NfL eine Halbwertszeit von etwa drei bis vier Wochen. Sowohl im Serum als auch im Plasma hat sich dieses mit unveränderten Konzentrationen über einen Zeitraum von sieben Tagen bei Raumtemperatur als sehr stabil erwiesen [4]. In Trockenblutproben auf Filterkarten ist NfL nach noch deutlich längeren Zeiträumen quantitativ nachweisbar [5], und in eingefrorenen Proben bleibt die NfL-Konzentration über mindestens zehn Jahre stabil [6].
Dank hochsensitiver Messung mittels sogenannter Single-Molecule-Arrays-Technologie und Automatisierung des Messverfahrens ist NfL in sehr geringen Konzentrationen in Plasma und Serum exakt quantifizierbar (untere Nachweisgrenze 0,8 pg/ml). Das Ergebnis ist binnen 45 Minuten verfügbar [7].
Physiologische Einflussfaktoren
Die Pharmakokinetik von NfL im peripheren Blut wird neben dem neuronalen Abbau (Input) vor allem vom Lebensalter der untersuchten Personen, von ihrem Body-Mass-Index (BMI) und ihrer Nierenfunktion beeinflusst (Output) [8]. Während das Geschlecht keinen Einfluss hat, führen ein erhöhtes Blutvolumen und ein erhöhter BMI zu niedrigeren Werten (Verdünnungseffekt) [9] und eine reduzierte Nierenleistung zu höheren Werten [10, 11].
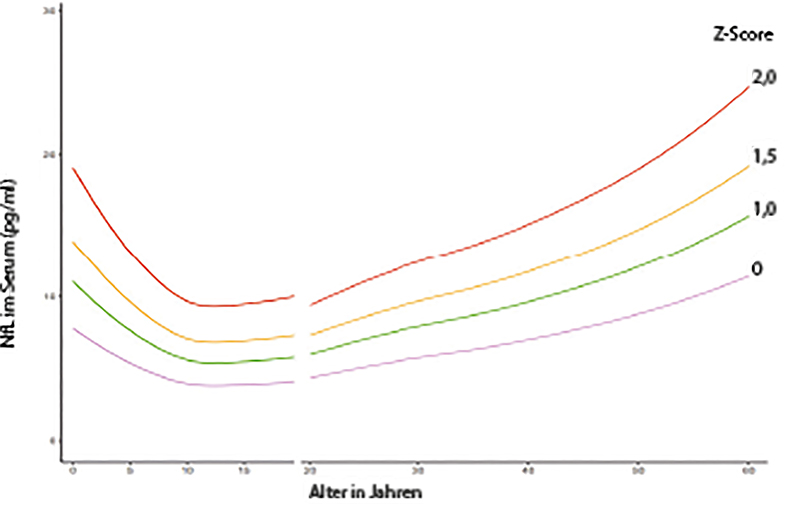
Bei gesunden Neugeborenen finden sich NfL-Serumwerte von etwa 10 pg/ml; im Kindesalter von zehn bis elf Jahren sind sie mit 3 pg/ml am niedrigsten im gesamten Lebenslauf und steigen anschließend etwa bis zum 50. Lebensjahr auf 10 pg/ml linear an und im höheren Alter deutlich schneller (Abb. 2) [8, 12].
Um die diagnostische Einordnung individueller NfL-Messwerte in Serum oder Plasma in Abhängigkeit vom Alter und dem BMI zu erleichtern, wurden Nomogramme und Z-Scores entwickelt, die über ein kostenloses Internet-Tool der Universität Basel genutzt werden können [8] (Link: [13]).
NfL bei infektiöser Enzephalitis
Bei Betroffenen mit einer infektiösen Enzephalitis, beispielsweise durch das Humane Immundefizienz-Virus (HIV), Herpes-Simplex-Viren (HSV) oder Herpes-Zoster-Viren (HZV) ausgelöst, zeigte sich ein direkter Zusammenhang zwischen der Höhe der NfL-Werte in Liquor und Blut und der Schwere der Erkrankung sowie der langfristigen neurologischen Beeinträchtigung [14–16]. Ebenso kann eine SARS-CoV-2(„severe acute respiratory syndrome coronavirus type 2“)-Infektion zu einer Enzephalitis mit konsekutiv erhöhten NfL-Werten führen [17]. Interessanterweise konnte bei SARS-CoV-2-Infektionen aber auch gezeigt werden, dass es ohne Enzephalitis zu erhöhten NfL-Werten kommt – vermutlich durch eine Fehlregulierung der angeborenen und erworbenen Immunantwort mit Beeinträchtigung der neuronalen Integrität [18]. Dies kann erklären, weshalb auch bei Betroffenen mit milden bis mittelschweren COVID-19-Erkrankungen erhöhte NfL-Serumwerte beobachtet wurden [19, 20]. Insgesamt lässt sich festhalten, dass COVID-19 die aktuell am besten untersuchte virale Erkrankung in Bezug auf NfL-Messungen ist mit über 100 in Pubmed publizierten Fachartikeln (Stand Ende 2023).
NfL bei nichtinfektiöser Enzephalitis
Nichtinfektiöse Enzephalitiden treten klinisch typischerweise durch neuropsychiatrische Symptome in Erscheinung und werden meist durch Antikörper ausgelöst, die sich gegen Oberflächenproteine, Rezeptoren oder intrazelluläre Proteine von Neuronen richten [2]. Diese autoimmun vermittelten Enzephalitiden können im Rahmen einer Tumorerkrankung entstehen oder beispielsweise durch Medikamente wie Immun-Checkpoint-Inhibitoren ausgelöst werden und konsekutiv zu einem NfL-Anstieg führen [21, 22]. Richten sich die Autoantikörper gegen Oberflächenantigene der Neurone (beispielsweise NMDAR = N-Methyl-D-Aspartat-Rezeptor, GABABR = Gamma-Aminobuttersäure-B-Rezeptor, LGI1 = „Leucin-rich glioma inactivated 1“, CASPR2 = „contactin-associated protein 2“), dann bleiben diese meist intakt. Richten sie sich gegen intrazelluläre Antigene (beispielsweise Hu-Proteine, CV2/CRMP5 = „anti-collapsin response mediator protein 5“, Protein Ma2, GAD65 = „glutamic acid decarboxylase 65-kilodalton isoform“), ist eine T-Zell-vermittelte Immunantwort zu beobachten mit einem deutlich höheren Risiko für Epilepsie [23]. Je größer bei einer solchen Autoimmunenzephalitis der Zellschaden ist, desto höher ist der Anstieg der NfL-Spiegel, wie aus den Beispielen der Anti-NMDAR-Enzephalitis [24, 25] und der GAD65-antikörpervermittelten Enzephalitis kürzlich gezeigt wurde [26]. Die Bestimmung von NfL im Liquor oder peripheren Blut bei nichtinfektiösen Enzephalitiden kann hilfreich sein, um die Schwere der neuroaxonalen Schädigung und die Erholungsphase zu überwachen. Allerdings scheint eine Einmalbestimmung von NfL, beispielsweise in der initialen Diagnostik, kein unabhängiger Prädiktor für die Schwere und das Outcome der Erkrankung zu sein [25].
NfL bei Multipler Sklerose
Am besten untersucht ist NfL als neuroaxonaler Biomarker im Liqour und peripheren Blut (Serum und Plasma) bei Betroffenen mit Multipler Sklerose, auch Encephalitis disseminata genannt. Hierbei handelt es sich um eine Immunerkrankung, bei der der Körper sein Nervengewebe im Gehirn und Rückenmark selbst angreift. Die dabei entstehenden multiplen Entzündungsherde können im weiteren Verlauf verhärten (sklerosieren). So finden sich in Pubmed per Ende 2023 zu Multipler Sklerose und NfL weit über 500 Fachartikel, welche eindrücklich die diagnostische und prognostische Relevanz von seriellen NfL-Messungen im leicht zugänglichen peripheren Blut unter Beweis stellen [27].
NfL bei neurodegenerativen Erkrankungen wie Alzheimer
Neurodegenerative Erkrankungen haben verschiedene Ursachen. Hierzu zählen entzündliche wie nichtentzündliche Veränderungen des Gehirns; eine Häufung ist bei Betroffenen mit Autoimmunerkrankungen bekannt [28, 29]. Gemeinsam ist allen neurodegenerativen Erkrankungen der progrediente Untergang an Nervenverbindungen (Synapsen) sowie der konsekutive Verlust an Neuronen. Durch ihre relative Häufigkeit und das Fehlen einer Therapie hat die Alzheimer-Erkrankung in den vergangenen Jahren besonders viel Aufmerksamkeit bekommen – auch im Zusammenhang mit NfL. So hat die longitudinale Untersuchung von NfL in größeren Kohorten gezeigt, dass es bereits einige Jahre vor dem Auftreten von Demenzsymptomen zu einem Anstieg der NfL-Spiegel im Serum kam [30]. Auch hierbei zeigte sich nicht ein einziger
erhöhter NfL-Messwert prädiktiv, sondern die Veränderung über die Zeit, also die Fläche unter der Kurve (AUC) [31]. In der Früherkennung von Alzheimer sind Amyloid-basierte Biomarker im Liquor dem NfL überlegen [32], doch in der serum- und plasmabasierten Diagnostik ist gerade die serielle NfL-Messung in der Früherkennung einer Demenz vorteilhaft [33].
Fazit
Zusammenfassend lässt sich festhalten, dass mittels NfL-Bestimmung in Liqour, Serum oder Plasma unabhängig von der Ursache einer Enzephalitis der neuronale Zellschaden quantifiziert werden kann. Dadurch ist es möglich, die Schwere einer Enzephalitis anhand des spezifischen und hochsensitiven Biomarkers NfL in akuten, schubweisen oder chronischen Krankheitsverläufen zu beobachten. Dank der hohen präanalytischen Stabilität von NfL sowie umfangreicher Standardisierung der Messmethodik eignet sich NfL auch zur Therapiesteuerung in ambulanten und zentrumsfernen Settings.